Una de las dudas más frecuentes que observamos entre las pacientes de Reproducción Asistida es acerca de la decisión de prolongar el cultivo del embrión hasta blastocisto antes de la transferencia o no. ¿Quién decide llevar el embrión a blastocisto? ¿Qué es mejor? ¿En qué pacientes se lleva a blastocisto y en qué pacientes no?
Antes de responder a estas preguntas nos gustaría aclarar algunos conceptos sobre qué es un blastocisto y los cultivos hasta día 3 o día 5, es decir, sobre los tiempos que los embriones pasan en un laboratorio de FIV.
El desarrollo del embrión en el laboratorio FIV
La punción. Es el momento en el que el especialista extrae los ovocitos de los ovarios y corresponde con el día 0
La fecundación. Una vez realizada una FIV Convencional o mediante ICSI y más o menos a las 18 horas, se debe observar que la célula tiene 2 pronúcleos lo cual indica que ha habido fecundación y que ya tenemos un embrión en fase de desarrollo
El día 2 el embrión debería estar en fase de división celular entre 2 y 4 células. El día 3 esta división debe ser entre 6 y 8 células. En este momento, los embriólogos empiezan a observar unos parámetros como el aspecto, la simetría, el número de células, etc., que permiten clasificar la calidad del embrión y seleccionar cuál de todos es de mayor calidad y tiene posibilidades de evolucionar tras la trasferencia si se decide realizarla en este momento.
Si se opta por prolongar el cultivo embrionario en el laboratorio FIV, el embrión comienza a dividirse mucho más formando una masa y llegando al estadio de mórula que va cavitando, en el día 4 aproximadamente, fase previa al blastocisto.
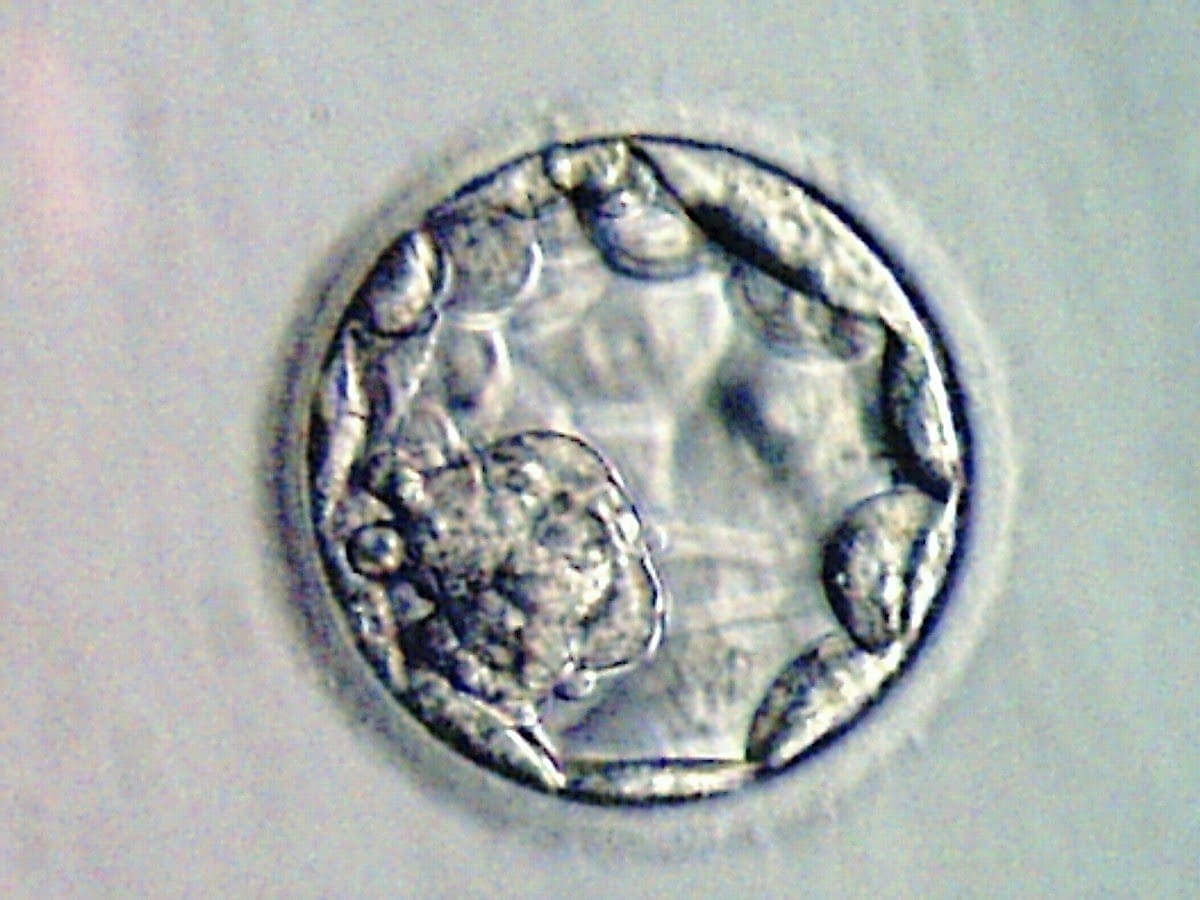
El blastocisto es un estado en el desarrollo del embrión que suele darse a las 120 horas tras punción (día 5) pero que se empieza a desarrollar más o menos a las 115 horas. Se sabe que es blastocisto por su apariencia y estructura, es decir, ha de tener una masa celular interna óptima y un trofectodermo con cientos de células. Si el embrión tiene la estructura correcta se transfiere al útero de la mujer donde seguirá evolucionando.
¿Qué es mejor transferir en el día 3 o en el día 5?
La decisión de cuándo se realiza la transferencia embrionaria es una de las más importantes dentro de la estrategia establecida por el médico y es parte fundamental en la personalización de los tratamientos. Requiere un estudio profundo de la historia de la paciente y labor de equipo entre el especialista médico y los embriólogos.
Desde el punto de vista de laboratorio, siempre es mejor llevar los embriones a blastocisto porque han evolucionado más y el embriólogo dispone de más parámetros de evaluación para elegir el embrión de mejor calidad. Además, por una selección natural del embrión, solo llegarán a esta fase embriones de buena calidad, los de calidades pobres o malas se bloquean en fases anteriores.
Desde el punto de vista médico, va a depender mucho de la historia y de las circunstancias de la paciente /pareja (edad, respuesta a la estimulación, calidad de los ovocitos/embriones, la experiencia en ciclos previos, etc.). El mejor medio de cultivo del embrión siempre es el útero de la mujer por lo que los embriones transferidos en día 3 tienen muchas posibilidades reales de evolucionar favorablemente, aunque no sepamos si son tan “fuertes” como los llevados a día 5. En pacientes con Endometriosis, bajas respondedoras, o mala calidad ovular, nuestros especialistas optan por mejorar al máximo el útero y transferir pronto para que estos embriones sean acogidos por el útero y tengan posibilidad de evolucionar.
¿Quién decide llevar los embriones a blastocisto o no?
Generalmente es el ginecólogo responsable del tratamiento, en coordinación con el laboratorio, quien decide el momento óptimo para realizar la trasferencia. La información y evaluación del responsable del laboratorio FIV es fundamental.
El especialista tiene que decidir en función de muchos parámetros: si es buena respondedora a los ciclos, si los embriones son de buena calidad, qué ha pasado en ciclos anteriores, la edad de la paciente, el estado del endometrio, sus posibilidades de hacer más estimulaciones, etc. Una decisión que implica el estudio de muchos parámetros, una gran responsabilidad y en la que el conocimiento y experiencia del especialista son fundamentales.
¿Qué pacientes deberían optar por cultivo a blastocisto?
En un entorno ideal se aplicaría a las pacientes que tienen muchos embriones y con buena calidad, así como todas las pacientes de ovodonación. En Equipo Juana Crespo nuestras pacientes son generalmente casos muy complejos que requieren una personalización extrema, incluida la personalización de la actuación en el laboratorio.
A diferencia de clínicas más grandes en las que existen protocolos y estándares de actuación generalizados y los embriones son solo números de historias, en Equipo Juana Crespo hay una perfecta coordinación entre el laboratorio y el equipo médico y la decisión se toma siempre en base a la historia de la paciente y en cada caso en concreto, es decir, el embriólogo estudia y analiza también la historia de la paciente.